子宮頸がんの予防のために
HPV(ヒトパピローマウイルス)ワクチン
 01
01
HPVワクチンとは
皮膚や粘膜に感染する200種以上のヒトパピローマウイルス(HPV)のうち、特に子宮頸がんの原因となりやすい型(高リスク型)のHPVの感染を予防するワクチンです。子宮頸がんとは、子宮頸部にできるがんです。 主に性交渉によるHPV感染が原因です。HPVはごくありふれたウイルスですが、そのうちの一部が子宮頸がんのほか、中咽頭がん、肛門がん、腟がん、外陰がん、陰茎がんなどの原因になる場合があります。 現在、小学6年生~高校1年生に相当する年代の女性は公的な費用による無料接種(定期接種)が受けられます。WHO(世界保健機関)でも接種が推奨され、現在120カ国以上で公的な予防接種が実施されています。カナダ、イギリス、オーストラリアなどでは80%以上の女性が接種しています。
 02
02
HPVワクチンの子宮頸がん予防効果
2価ワクチン(サーバリックス)は高リスク型HPVのうち16型、18型、4価ワクチン(ガーダシル)はさらに尖圭コンジローマなどの原因となる6、11型の感染を防ぐ効果があり、子宮頸がんの原因の50~70%を防ぎます。2023年度より公費で接種できるようになった9価ワクチン(シルガード9)は、さらに5つの型のHPVの感染を防ぐ効果があり、子宮頸がんの原因の80~90%を防ぎます。
【HPVワクチンの種類】
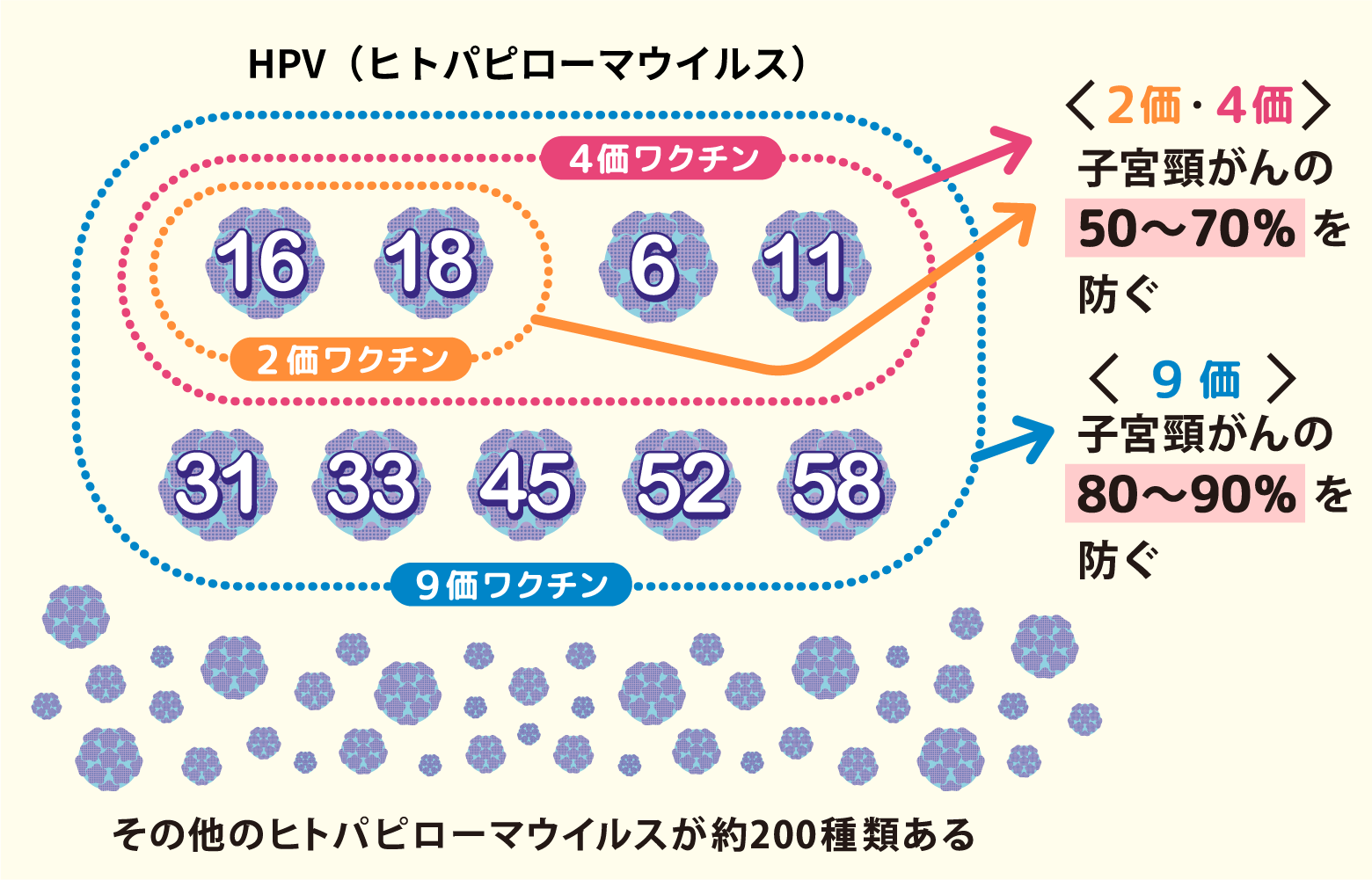
実際に⼦宮頸がんの発⽣との関連を調べたデータが国内外で報告されており、感染による前がん病変(異形成)のほか、⼦宮頸がんの発症を減らす効果が証明されています。16歳頃までの接種、特に初交(初めての性交渉のこと)前の接種は特に効果が⾼いことが⽰されていますが、それ以上の年齢でも⼀定の効果が期待できることもわかっています。45歳以上は有効性のデータがないため、HPVワクチンの接種は推奨されていません。
 03
03
公的な費用による無料接種(定期接種)
03-01: ⽇本では予防接種法に基づき、2013年4⽉から⼩学校6年⽣〜⾼校1年⽣に相当する⼥性を対象に公費による無料接種(定期接種)がおこなわれています。
03-02: 対象年齢以外では、1997年4⽉2⽇~2008年4⽉1⽇に⽣まれた⽅を対象に、無料でHPVワクチンを接種できる「キャッチアップ接種open_in_new」が公費で⾏なわれています(2025年3⽉まで)。
キャッチアップ接種に関する最新の検討状況open_in_new
2025年3月末までに接種を開始した方が、全3回の接種を公費で完了できるようになりました。
 04
04
HPVワクチンの接種間隔
現在、定期接種の対象となっているHPVワクチンには2価ワクチン(サーバリックス)、4価ワクチン(ガーダシル)、9価ワクチン(シルガード9)の3種があります。それぞれ接種回数や接種の間隔が異なります。いずれも原則1年以内に3回(9価ワクチンのみ、2回の場合もある)の接種を終えるようにします。
<HPVワクチンの接種間隔>
いずれも原則1年以内に接種を終えるようにします
※表は左右にスワイプして見ることができます。
| HPVワクチンの種類 | 接種2回目 | 接種3回目 | 備考 | |
|---|---|---|---|---|
|
2価ワクチン (サーバリックス) |
1回⽬の1ヶ⽉後 ※この時期にできない場合は 1回⽬の1ヶ⽉2.5ヶ⽉以内に接種 |
1回⽬の6ヶ⽉後 ※この時期にできない場合は 1回⽬から5~12ヶ⽉以内に接種 |
||
|
4価ワクチン (ガーダシル) |
1回⽬の2ヶ⽉後 ※この時期にできない場合は 1回⽬から1ヶ⽉以上あけて接種 |
1回⽬の6ヶ⽉後 ※この時期にできない場合は 2回⽬から3ヶ⽉以上あけて接種 |
||
|
9価ワクチン (シルガード9) |
15歳未満で 初回接種 |
1回⽬の5ヶ⽉以上後 (合計2回で終了) |
2回⽬を5ヶ⽉未満で 接種した場合のみ 3回⽬が必要 |
|
|
15歳以上で 初回接種 |
1回⽬の2ヶ⽉後 ※この時期にできない場合は 1回⽬から1ヶ⽉以上あけて接種 |
1回⽬の6ヶ⽉後 ※この時期にできない場合は 2回⽬から3ヶ⽉以上あけて接種 |
||
青字=標準的な接種間隔
 05
05
HPVワクチンの副反応
HPVワクチンは上腕などに筋⾁注射で接種します。副反応として多いものは、接種部位の痛みや腫れ、⾚みなどの症状で、多くの場合は数⽇程度でおさまります。また、頻度は不明ですが接種後に痛みや、注射の恐怖や興奮などをきっかけとした失神が起こることもあります。アレルギー症状などのきわめて重い副反応の頻度は接種96万~860万回に1回と、症状によって差があります。なお、接種後30分程度はゆっくりと座って様⼦を⾒るようにし、当⽇は激しい運動は避けてください。

 06
06
⽇本におけるこれまでの経緯
HPVワクチンは2013年4⽉に国の定期接種が始まりましたが、接種後の多様な症状が報告されたため、同年6⽉、定期接種を続ける⼀⽅、専⾨家の分析の上、適切な情報提供ができるまでは⾃治体から接種対象の⼥性へ予診票などを送るなどの積極的な勧奨を⾏なわないこととしました。2021年11⽉、報告された多様な症状とワクチン接種の因果関係は証明されなかったため、2022年4⽉から積極的勧奨が再開されました。定期接種の開始直後は約80%に達していた接種率は、積極的勧奨の中⽌により1%以下に急落。海外の接種率に⽐べ⼤きく遅れています。
HPVワクチンについてのQ&A
【HPV(ヒトパピローマウイルス)について】
Q-1. HPVに感染すると、必ずがんになるのですか?
A-1. 感染すると一部の人で前がん病変(異形成、上皮内がん)を経てがんが起こります。
HPVは、感染しても90%は2年以内に⾃然に排除されます。しかし、数年〜数⼗年にわたって感染が続いた場合、前がん病変を経てがんになることがあります。最終的に⼦宮頸がんを発症するのはごく⼀部ではありますが、毎年1万⼈以上が新たに⼦宮頸がんを発症し、最近増加傾向にあります。それほどHPVは⾝近なウイルスです。
⼦宮頸がん・⼦宮体がんの基礎知識
Q-2. どのようにHPVに感染するのですか?
A-2. 主に性交渉(セックス)によって感染します。
海外では性交渉の経験がある⼥性の50〜80%が、⽣涯で⼀度はHPV(ヒトパピローマウイルス)に感染すると報告されています。⽇本では20代の⼥性の約2割(22.8%)がHPVに感染しています。
Q-3. 男性には関係ないウイルスですか?
A-3. いいえ、男性もがんの原因になります。パートナーへの感染のリスクも。
HPVは男性の肛⾨がん、中咽頭がん、陰茎がんの原因となります。また、男性が持続的にHPVに感染している場合、性交渉によってパートナーに感染させる可能性もあります。
男性は、2024年4⽉現在、4価ワクチン(ガーダシル)を接種することができます。基本的には⾃費による接種となりますが、⼀部の⾃治体では小学6年生~高校1年生相当の男性を対象に無料接種も⾏なわれています。
【ワクチン接種について】
Q-4. HPVワクチンはどこに打つのですか?
A-4. 主に上腕に接種します。
新型コロナワクチン等と同様に腕への筋肉注射です。
Q-5. HPVワクチンの接種は義務ですか?
A-5. いいえ、義務ではありません。
接種によるがん予防のメリットが、副反応などのデメリットを上回ることから、国では予防接種法に基づいて接種を勧めています。しかし、望まない方に強制したり、本⼈や保護者の同意なく接種が行われることはありません。
接種について不安や疑問があれば、自治体の相談窓口で相談することもできますので、相談してみてください。接種するかどうかはワクチンの効果とリスクについてよく理解した上で、ご本人の意思で判断してください。
Q-6. 必ず3回打たなければいけませんか?
A-6. 接種後の症状によっては、途中でやめられます。
9価ワクチン(シルガード9)のみは、初回接種が15歳未満であれば2回で終了します。それ以外のワクチンは決められたとおり3回打つことをお勧めします。なお、接種後に気になる症状が現れた場合は、それ以降の接種をやめることもできます。
Q-7. 既に⼀度HPVワクチンを接種したのですが、次は9価に変更できますか?
A-7. 医師に変更希望を伝え、相談してみてください。
同じ種類のワクチンを接種することが原則ですが、医師と相談の上、途中から9価ワクチン(シルガード9)に変更することもできます。ただ、種類を変更した場合の効果や安全性のデータには限りがあることを理解した上で判断してください。
なお、3回接種終了後に9価ワクチンを追加することは世界保健機関(WHO)で推奨されていません。
Q-8. 性交渉(セックス)を経験する前でないといけないのですか?
A-8. 既に経験のある⼈にもある程度、感染予防効果があります。
性交渉を経験する前のワクチン接種が最も有効なため、国では⼩学6年⽣になったら接種を検討するよう勧めています。しかし、性交渉経験後の⼈にもある程度の感染予防効果は期待できます。既にいくつかの型のHPVに感染していたとしても、他の型の新たな感染を防ぐことができます。
Q-9. 定期接種の年齢以外でも受けられますか?
A-9. ⾃費で受けることができます。
定期接種の年齢を過ぎても、任意接種として受けられます。その場合は全額⾃⼰負担となり、2価/4価は合計約5万円、9価は合計約7~10万円の⾃費となります。なお、2025年3⽉までの期間に限り、3回接種を完了していない17~27歳(1997年4月2日~2008年4月1日生まれ)の⼥性には無料での接種の機会が提供されています(キャッチアップ接種)。
45歳以上の接種については効果や安全性が確認されていないため、推奨されていません。
なお、任意(自費)接種により副反応で健康被害を⽣じた場合、国の健康被害救済制度の対象にはなりませんが、独⽴⾏政法⼈医薬品医療機器総合機構(PMDA)で副作⽤救済給付を⾏なっています(審査があります)。
独⽴⾏政法⼈医薬品医療機器総合機構(PMDA):医薬品副作⽤被害救済制度open_in_new
【副反応について】
Q-10. 副反応はどのくらいの⼈に起こるのですか?
A-10. 軽度な副反応は一定の割合でみられます。
50%以上の⼈に、接種した部位に痛みの症状が起こっています。多くは数⽇程度でおさまります。ワクチンの種類によっても異なりますが、9価ワクチンでは頭痛は10~50%未満、発熱は1~10%未満、その他、倦怠感や腹痛、接種した部位からの出血などが1%未満と報告されています。
HPVワクチンに関するQ&A(厚生労働省)open_in_new
Q-11. ワクチン接種後、気になる体調の変化が起こった場合、どこで診察してもらえますか?
A-11. まずは接種を受けた医療機関で相談を。詳しい医療機関もあります。
まずは接種を受けた医療機関に体調を伝え、相談してみてください。HPVワクチン接種後の症状を診療する医療機関が各都道府県に数か所ずつ設けられていますので、必要に応じて受診することができます。
HPVワクチン接種後の診療協⼒医療機関open_in_new
Q-12. 定期接種で副反応が起こった場合、補償は受けられますか?
A-12. 救済制度があります。
HPVワクチンの接種によって健康被害が⽣じた場合は、予防接種法に基づく救済(医療費・障害年⾦等の給付)を受けられます。
※給付申請後、国の審査会による因果関係についての審議を経て給付されます。
【⼦宮頸がん検診について】
Q-13. ワクチンを接種すれば子宮頸がん検診は不要ですか?
A-13. ワクチンとがん検診、どちらも⼤切です。
ワクチンは全ての⾼リスク型HPVの感染を予防できるわけではなく、既に感染しているHPVを排除することもできません。ワクチンでHPVの感染を予防するとともに、がん検診で⼦宮頸がんや、⼦宮頸がんになる前段階の病変をいち早く⾒つけることが重要です。
⼦宮頸がん検診について
Q-14. 子宮頸がん検診は何歳から受ければいいのですか?
A-14. 20歳から2年に1回 、市町村が実施しています。
20歳になったら、性交渉を⼀度でも経験した⼈は2年に1回受けることが勧められます。⼦宮頸がん検診は、⼦宮頸部の細胞をブラシ等でこすりとり、細胞に異常がないかを調べるもので、市区町村の対策型検診として実施されています。
また、30歳以上の⼥性が5年に1回受ける「HPV検査単独法open_in_new」という、新しい⼦宮頸がんの検査の導⼊に向けた準備が進められています。
検診は⾃覚症状がないうちに受けることが⼤事です。不正出⾎や⽉経不順などの症状がある場合は、検診の機会を待たずに医療機関を受診しましょう。
⼦宮頸がん検診について
Q-15. ⼦宮頸がん検診で異常を指摘されました。HPVワクチンを打っておいた⽅がいいですか?
A-15. HPVワクチンに治療の効果はありません。まずは精密検査を受けましょう。
細胞診での異常が指摘された場合、⼀般的には既にHPVに感染していると考えられます。軽度の場合は経過観察する場合が多いのですが、もし、前がん病変のひとつである「⾼度異形成・上⽪内がん(CIN3)」であると指摘された場合、放置すれば10年ほどのうちに約30%が⼦宮頸がんに進展するため、治療が必要です。ワクチンには治療効果はないため、⼿術(円錐切除術)による切除などの治療が必要で、その後も定期的な検査を受けることが重要です。
⼦宮頸がん・⼦宮体がんの基礎知識
参考動画:2024年5⽉17⽇開催 対がんセミナー
⼦宮頸がん予防のHPVワクチン
接種率アップに向けた課題
⼤阪⼤学⼤学院医学系研究科 産科学婦⼈科学 講師
上⽥ 豊先⽣
⼦宮頸がん予防のためのヒトパピローマウイルス(HPV)ワクチンの積極的勧奨が2022年度に再開されました。この積極的勧奨が差し控えられていた2013〜2021年度の間に公費でのHPVワクチン接種を逃した⼥性の接種が課題になっています。また、定期接種対象者になっている⼩学校6年⽣〜⾼校1年⽣相当の⼥性の接種率のアップも課題です。現状では⽇本ではどれくらいの接種率なのかといった推計や、積極的勧奨再開後の接種勧奨の課題などについて、専⾨家がわかりやすく解説します。
【監修】上⽥ 豊 先⽣
⼤阪⼤学⼤学院 医学系研究科 産科学婦⼈科学 講師
※参考資料
chevron_right厚生労働省「HPVワクチンに関するQ&A」open_in_newchevron_right厚生労働省厚生科学審議会資料 2021年11月15日open_in_new
chevron_right国立がん研究センターがん対策研究所「子宮頸がんとその他のヒトパピローマウイルス(HPV)関連がんの予防ファクトシート2023」open_in_new
このページはいかがでしたか?
ぜひリアクションをお願いいたします。

最終更新日:2025年1月20日




















