がん検診の目的と効果
検診を受けたいと思っても、いざ受診しようとすると、わからないことが多いですね。
ここでは、各種がん検診のおおまかな流れや、検診のメリットやデメリットなどをご案内します。
1.がん検診の目的は? —治療・救命までが がん検診—
がん検診の目的は、がんを見つけることだけではありません。検診の対象となる人たち(集団)の死亡率を低下させることが、がん検診の目的です。
いくらがん発見率の高い検診を受けても、治療効果のないがんや、治療する必要のないがんがたくさん見つかるような場合は、死亡率低下の効果はありません。
これまでの研究によって、胃がん、肺がん、乳がん、子宮頸がん、大腸がんの5つのがんは、それぞれ特定の方法で行う検診を受けることで早期に発見でき、さらに治療を行うことで死亡率が低下することが科学的に証明されています。
早期で見つけられれば、がんは決して怖い病気ではありません。
「精密検査が必要」と判定されたら早期がんを見つけられるチャンスと考え、自分のため、そして心配してくれる周りの人のためにも、精密検査を受けるようにしましょう。
2.がん検診でがんが見つかる人の割合は?
一次検診で「要精密検査」と判定された場合、「がんではないか」と怖く感じる人もいるかもしれません。しかし、最終的にがんと診断される人がそれほど多くないことも知っておいてください。
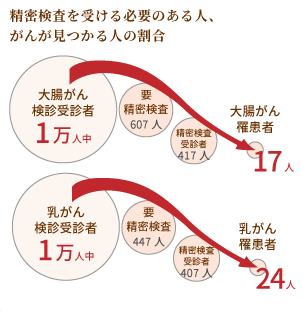
大腸がん検診、乳がん検診をそれぞれ1万人ずつ受診すると、大腸がんでは607人、乳がんでは447人が一次検診で「要精密検査」と判定される割合になります。(日本対がん協会 2017年度がん検診の実施状況)
精密検査を受ける人は、大腸がんが約417人、乳がんが約407人で、それぞれ17人、24人のがんが見つかる計算です。
「要精密検査」と判定されても、それがすぐにがんに結びつくわけではないことはおわかりいただけると思います。
しかし、大腸がんで約30%、乳がんで約10%の人が精密検査を受けずに済ませてしまいます。
この中にも一定の割合でがんが潜んでいます。精密検査は必ず受けてください。
3.がん検診受診率とがん死亡率
日本のがん年齢調整死亡率(高齢化の影響を除くなど年齢構成を調整してそろえた死亡率)の推移でみると、諸外国と同じようにがんの死亡率は減っています。特に胃がん、肝臓がん、肺がんの減少が大きく影響しています。原因になるヘリコバクター・ピロリ菌や肝炎ウイルスの感染率の減少などが要因とみられています。一方で、大腸がんや肺がん、乳がんは欧米より減少率が鈍く、子宮頸がんは増加に転じているという報告もあります。
日本でさらにがんの死亡率を減らしていくためには、がん検診の受診率向上が課題です。米国では、乳がんと子宮頸がんの検診受診率は70~80%であるのに対し、日本では30~40%にとどまります。
また、日本人で最も多い肺がんの検診受診率も男性で53.4%、女性では45.6%です。(2019年、厚生労働省・国民生活基礎調査より)
もちろん検診だけでなく、禁煙への意識を高めたり、食べ物や運動など生活習慣を改善したりすることも重要です。
4.科学的な根拠に基づいた検診
医療では、研究を通して科学的に証明された手法がもっとも客観的で優れているということで、「科学的根拠に基づいた医療(EBM:Evidence-Based Medicine)」の実践が常識になっています。
科学的に有効と証明されたがん検診
| 対象臓器 | 効果のある検診方法 |
|---|---|
| 胃 | 胃X線検査 胃内視鏡検査 |
| 子宮頸部 | 子宮頸部細胞診 |
| 乳房 | マンモグラフィ(乳房X線) |
| 肺 | 胸部X線とハイリスク者に 対する喀痰細胞診の併用 |
| 大腸 | 便潜血検査 |
胃がんや肺がんなどでも、表にあるもの以外の方法で行う検診や、子宮体がん、前立腺がん、甲状腺がん、肝胆膵腎がん(肝炎ウイルス・キャリア検査を除く)などの検診は、死亡率が減少するというには十分な研究が発表されておらず、
今のところ効果があるかどうか不明だったり、有効であってもデメリットが大きかったり、あるいは効果がないことが示されています。
日本のがんの死亡率を下げていくためには、治療の進展と検診の拡充、生活習慣の改善の三つの柱が重要になります。検診の拡充という点では、まずは科学的に効果が検証されたがん検診を普及させて、より多くの人に受けてもらうことが重要です。
最終更新日:2022年11月10日











